Последние дни с глиобластомой

Доза химиотерапии рассчитывается в соответствии с площадью поверхности тела пациентов, которая, в свою очередь, рассчитывается на основе роста и веса. В какой-то момент перестал ходить совсем. Первым шагом, если это возможно, в зависимости от общего здоровья пациента, месторасположения и размера опухоли, является хирургическое удаление тканей опухоли.
Как и любая другая опухоль, глиобластома — это мутировавшая собственная ткань. Она происходит из одной клетки, которая по каким-то, чаще всего неизвестным, причинам вышла из-под контроля. То есть эта клетка мутировала, но не погибла, как должна была, а начала делиться и дала начало раку, целой популяции клеток-мутантов, которые враждебны к собственному телу-хозяину.
Глиобластома — один из самых агрессивных видов рака мозга. В среднем врачи дают им от 8 месяцев до 1,5 лет при условии активного лечения. Относительно знаменитостей доктор Мосин замечает, что одним из факторов развития рака у них можно считать хронический стресс — физический и эмоциональный, и это является почвой для развития массы болезней, включая рак.
И если изначально есть предрасположенность, на фоне стресса опухолевая клетка уйдет из-под надзора иммунной системы, подавленной стрессом, и даст начало раку. Но стресс, естественно, не единственный провокатор. Добавим сюда образ жизни в целом, особенности питания, предрасположенность к раковым опухолям, воздействия экологии, облучения и т. Всё дело в особенностях ее роста и развития.
По своей природе глиобластома относится к астроцитарным опухолям, то есть она происходит из мозговых клеток — астроцитов. Но именно глиобластому относят к злокачественной опухоли последней, IV степени. И опухоль непрерывно растет, — уточняет Мосин. Плюс эти клетки получают питание по мозговым сосудам, дополнительно «объедая» здоровые нейроны мозга. В отличие от многих других, эта опухоль не имеет капсулы, она ничем не ограничена и растет вширь, захватывая всё новые области мозга.
И таким образом, повреждая мозг, глиобластома очень быстро убивает своего хозяина. Сегодня существует много схем лечения глиобластомы, которые помогают продлить жизнь пациентам. Вопреки прогнозам Анастасия Заворотнюк борется и не сдается, хотя о ее состоянии нам очень мало известно. Но она жива, и это уже хорошая весть. Были данные о том, что она решилась на экспериментальную терапию, которая была направлена на клетки опухоли.
И похоже, это сработало. К сожалению, в открытом доступе данных о том, какое лечение было применено, нет. В целом сегодня в лечении применяют целый ряд методов.
Основной и самый главный — это радикальное хирургическое удаление опухоли. Под понятием «радикальное» подразумевают такое, чтобы не осталось ни единой клетки.
В противном случае рецидива не избежать, она снова вырастет. Также может быть введено контрастное вещество, которое немного улучшает внешний вид снимков, однако разрешение не такое высокое, как при магнитно-резонансной томографии. Сегодня МРТ является стандартной процедурой при диагностике опухолей головного мозга. Во время обследования, магнитные поля с определённой частотой генерируют различные контрастные изображения, которые значительно выше, чем у КТ.
Подобно КТ, при МРТ обычно вводят контрастное вещество, чтобы лучше представлять потенциальные изменения. Длительность от 20 до 30 минут.

В ПЭТ в качестве контрастного вещества вводят слабо радиоактивно маркированную аминокислоту и измеряют ее распределение в мозге и опухолевой ткани. Аминокислоты являются «строительными блоками», из которых образуются белки. Эти строительные блоки поглощаются опухолями головного мозга, в то время как поглощение аминокислот в здоровой ткани мозга низкое. Радиационное воздействие контрастного вещества является очень низким, однако производство и хранение контрастного вещества являются сложными, поэтому в настоящее время исследования ПЭТ проводятся только для определённых задач или в научных исследованиях.
В ходе болезни радиологические обследования отвечают на различные вопросы: когда опухоль обнаружена, МРТ, в частности, позволяет провести предварительную оценку того, что представляет собой заболевание, а изображения МРТ с высоким разрешением предоставляют нейрохирургам важную информацию для планирования обычно требуемой операции.
С помощью специальных последовательностей теперь можно, например, точно отобразить ход волоконных путей, которые соединяют важные области мозга например, речевой центр и, таким образом, сохранять их во время операции. Успех операции также контролируется при помощи радиологической визуализации. Некоторые центры используют интраоперационную визуализацию то есть, когда пациент находится под наркозом , в то время как другие центры проводят МРТ сканирование вскоре после операции обычно в течение одного - двух дней.
Здесь, с одной стороны, проверяется, можно ли полностью удалить видимую часть опухоли, с другой стороны, проводится контроль возможных последствий операции. Здесь также МРТ обычно является приоритетной процедурой, но при определённых обстоятельствах также могут использоваться КТ например, у пациентов с кардиостимуляторами или ПЭТ в случае особых проблем. Все перечисленные здесь процедуры диагностики являются безопасными, высоко стандартизированными процедурами, которые предоставляют важную информацию вашим лечащим врачам.
Если у вас есть какие-либо вопросы, их необходимо обсуждать с лечащими врачами. Первым этапом лечения глиобластомы обычно является хирургическое удаление, так называемая резекция опухоли. Задача максимум — это полное удаление видимой части опухоли с сохранением различных неврологических и когнитивных функций мозга. К сожалению, глиобластома не может быть полностью удалена микроскопически, поэтому необходимо дополнительное лечение.
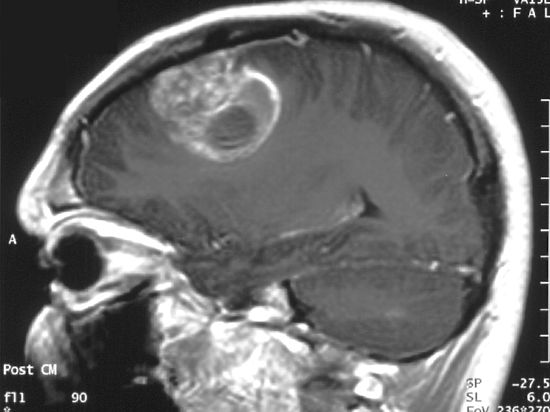
Хирургическое удаление опухоли значительно продлевает годы жизни пациента и улучшает неврологические функции в течение заболевания. Следующим этапом, гистопатологическое гистологическое исследование удалённой ткани подтверждает диагноз и выполняется специфическая генная диагностика. Одной томографии например, МРТ недостаточно. В частности, необходимо быть предельно аккуратным с областями мозга, которые отвечают за моторные навыки и речь.
Они должны быть сохранены в процессе операции. Для этой цели в специализированных нейроонкологических центрах используются различные вспомогательные средства, которые, в дополнение к необходимому опыту в области комплексной хирургии опухолей, являются необходимым условием для улучшения степени резекции и повышения безопасности процедуры.
Благодаря использованию так называемой нейронавигации, пространственная ориентация для хирурга улучшается во время операции, размещая специальные записи данных МРТ в пространственном отношении к пациенту и, таким образом, обеспечивая визуальное представление в реальном времени в виде виртуальной реальности с помощью компьютера.
Кроме того, созданные перед операцией карты двигательной и речевой областей головного мозга используются для планирования операции.
Это облегчает дифференцировку опухоли от здоровой мозговой ткани во время операции. В некоторых случаях, из-за области расположения, размера опухоли или даже плохого состояния здоровья пациента - резекция невозможна.
В такой ситуации для обеспечения диагноза в каждом случае должна быть взята как минимум одна биопсия.
Здесь берут небольшой образец ткани и отправляют на гистологическое исследование. Только на основании результата классификация опухоли путём точного исследования ткани можно надёжно спланировать дальнейшую терапию. В зависимости от места поражения и общего состояния пациентов следует ожидать операцию с пребыванием в стационаре от двух до пяти дней.
Как правило, через один - два дня после операции выполняется МРТ - сканирование головы. Эта томография служит в качестве контроля резекции и отправной точкой для дальнейшей терапии.
В крупных центрах сегодня часто доступна интраоперационная магнитно-резонансная томография МРТ , которая позволяет осуществлять контроль резекции во время операции. Дальнейшие проверки изображений затем проводятся в консультации с лечащим врачом и обычно проводятся каждые три месяца. Гистологическое подтверждение диагноза с использованием срезов тканей является золотым стандартом в диагностике опухолей головного мозга.
Эта задача относится к патоморфологии, при которой диагностика представляет собой многоэтапный процесс. Во-первых, во время операции материал часто отправляется на так называемую быструю диагностику диагностику замороженных участков.
Цель - дать оперирующему нейрохирургу дополнительную информацию. Для постановки окончательного диагноза, вся опухолевая ткань, удалённая во время операции, направляется на гистологию.
Эти образцы фиксируются, разрезаются и проверяются многочисленными специальными видами диагностики. Это включает в себя так называемую иммуногистохимию ИГХ, в которой специфические антитела используются для визуализации структур в опухолевой ткани, что имеет большое значение для диагностической оценки.
Результатом диагностики является гистологический диагноз, например «Глиобластома» и соответствующая оценка злокачественности. Современная патоморфологическая диагностика опухолей головного мозга также объединяет молекулярные данные образца ткани.
Тем временем были идентифицированы многочисленные молекулярные маркеры, которые позволяют поставить более точный диагноз и, в некоторых случаях, даже предсказывают эффективность специфической терапии.
Например, мутации спонтанные изменения в геноме в гене, ответственном за важный метаболический фермент, называемый изоцитратдегидрогеназой ИДГ , встречаются в ограниченной группе опухолей головного мозга, астроцитом и олигодендроглиом, но очень редко при глиобластомах. Мутация ИДГ обычно ассоциируется с лучшим прогнозом и встречается в основном у более молодых пациентов. Другим фактором является метилгуанин метилтрансфераза MGMT.
У нас также были консультации с онкологом Ешим Йылдырым.

В последующие дни мой сын был осмотрен врачами различных направлений. Все они были профессионалы с большим медицинским опытом. Лечение основного заболевания началось немедленно. Это было Кибернож с его уникальной возможностью, уничтожать раковые клетки с разрушением их ДНК и сохранением здоровых клеток. Мой сын был госпитализирован и проходил лечение в стационаре. Его лечили опытные врачи: Музафер Сезер и хирург Атилла Чакмак. Была проведена операция по поводу инфекционного абсцесса мягких тканей флегмоны левой ноги.
Профессионализм врачей Медицинского Центра Анадолу внушает уважение и честь. Нам было приятно видеть доброту, вежливость, уважение к старшим из числа сотрудников различных рангов.
Большую помощь в организации лечебного процесса мы получили со стороны администрации в лице Милы Йылдырым, Лилии Бабаджан и со стороны переводчиков: Рафаэля, Залины, Нелли, Светланы, Айны, Сантиты. Мы, пациент Олег Зонов, его отец Леонид Гаврилович Зонов и его мать, Тамара Дмитриевна Зонова, хотим поблагодарить всех вас за вашу помощь в борьбе за здоровье нашего сына. Спасибо за вашу человеческую работу, профессионализм, за любовь к людям и сострадание. Мы были в Медицинском Центре Анадолу в течении 1,5 месяца.
У моего сына было 5 сеансов кибер-ножа, 2 курса химиотерапии. Через несколько месяцев мы придем к Anadolu Medical Center для последующего лечения. Мы продолжаем жить, и мы продолжаем бороться за жизнь нашего сына вместе с опытными медицинскими работниками из Турции. Месяцы печальных прогнозов врачей из Екатеринбурга позади. И мы живы. Спасибо вам за это!
С уважением и наилучшими пожеланиями! Этот сайт использует файлы cookies и сервисы сбора технических данных посетителей данные об IP-адресе, местоположении и др. Продолжая использовать наш сайт, вы автоматически соглашаетесь с использованием данных технологий. Anadolu » Отзывы » Отзыв Леонида З. Американский профессор рассказал об успехах в использовании такой процедуры.
Какие меры принимает клиника, чтобы поддержать онкопациентов в текущей ситуации.

В Обнинске прошли V международные чтения имени академика А. Цыба, на которые собрались лучшие врачи в области интервенционной радиологии.